脳腫瘍
(良性)
髄膜腫
全脳腫瘍の4分の1を占める最も頻度の高い良性腫瘍です。中年以降の女性に多い傾向があります。
髄膜という脳を包む膜から発生します。様々な部位で発生し、発生する部位によってその症状は異なります。
脳の表面にあれば比較的容易に摘出可能ですが、大きくなると難しくなります。
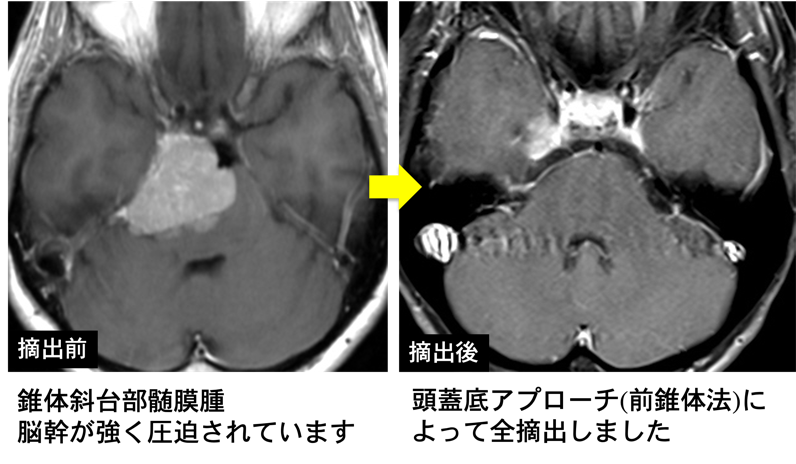
とくに脳深部(脳室内や松果体部)や頭蓋底部(小脳橋角部、錐体斜台部、傍床部)では、重要な神経や血管が走行するので、摘出は高難度の手術になります。高い専門性と熟練を要する頭蓋底技術を要します。
当科では3Dプリンターによるモデルやコンピューターシミュレーションなど使い術前検討を行い、安全確実な手術のため術中電気生理モニタリングやナビゲーションシステムを用い、高性能手術顕微鏡で摘出術を行います。経験豊富な術者により手術が行われます。
また髄膜腫は血流豊富な腫瘍で、摘出に際し出血しやすい特徴があります。そのため術直前に腫瘍の栄養血管を血管内治療指導医がカテーテルで塞栓し、出血の少ない安全な手術を行います。
また小病変や摘出後の残存病変では定位放射線治療(ガンマナイフやサイバーナイフ)が有効なことがあります。
髄膜腫はその部位により、頭蓋底技術を用いる場合がたびたびあり、頭蓋底、脳深部手術に長けた施設で受けることが望ましいといえます。
当科は全国でも数少ない頭蓋底外科教育研修施設です。他院からご紹介も随時受けつけております。当科専門医にご相談ください。
Fig.1
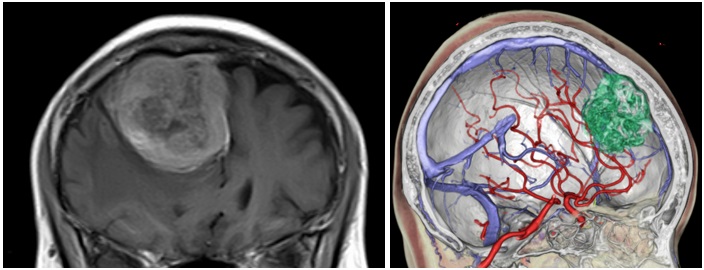 傍矢状洞部髄膜腫
傍矢状洞部髄膜腫
小脳橋角部腫瘍
小脳橋角部という、顔面や聴覚、咽喉頭機能を担う神経が密集する部位にできる腫瘍です。
聴神経腫瘍(前庭神経鞘腫)(Fig.2A)、三叉神経鞘腫(Fig.2B)、髄膜腫、類上皮腫が代表的なものとなります。
小脳橋角部の腫瘍の多くは、手術による摘出が第一選択となります。
神経鞘腫や髄膜腫など多様な腫瘍ができますが、アプローチと方針は概ね一致しています。
聴神経腫瘍や髄膜腫の小病変では定位放射線治療(ガンマナイフやサイバーナイフ)を考慮する場合があります。
手術では、頭蓋底技術を用いる場合がたびたびあり、頭蓋底、脳深部手術に長けた施設で受けることが望ましい、といえます。
【聴神経腫瘍】Fig.2A
脳腫瘍の中では4番目の頻度で1割を占めます。
聴神経は聴くための蝸牛神経と平衡感覚を担う前庭神経からなり、同神経から発生した腫瘍が聴神経腫瘍です(ほとんどが前庭神経鞘腫です)。
難聴、耳鳴り、めまいで発症することが多く、進行すると顔面麻痺や顔面知覚障害、さらに歩行障害などを来します。また時に突発難聴で発症することもあります。突発性難聴の診断で再発を繰り返す場合には本疾患の存在を考慮する必要があります。
また聴神経腫瘍に続発する二次性水頭症で発症する場合もあります。
Fig.2A
 右聴神経腫瘍
右聴神経腫瘍
 術中写真;顔面神経同定
術中写真;顔面神経同定
 術中モニタリングを使用して摘出します
術中モニタリングを使用して摘出します
神経鞘腫はほとんどが良性でゆっくり成長するため経過観察になることもあります。
手術を行うか否かは、腫瘍の大きさと聴力障害の程度、年齢、全身状態を考慮します。
小型で有効聴力がある場合には(増大なければ)経過観察または聴力温存手術を行います。有効聴力がない場合には定位放射線治療(ガンマナイフやサイバーナイフ等)も考慮します。
腫瘍が大きい場合は、摘出術が第一選択となります。
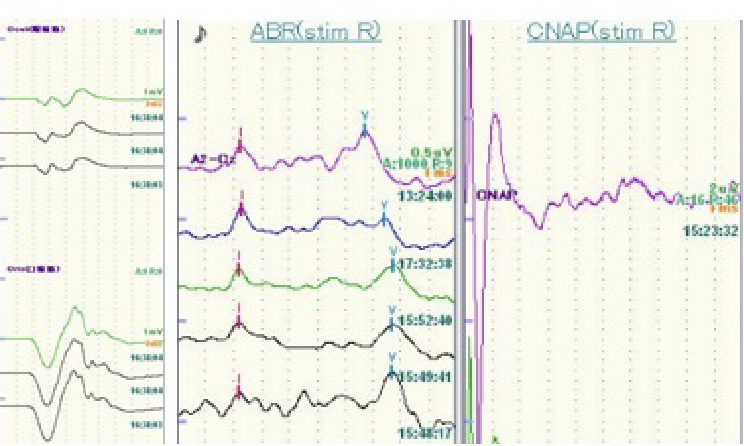
聴神経腫瘍の手術は腫瘍摘出と脳神経機能温存との戦いです。術中電気生理モニタリング(Fig.2A)を駆使しつつ、可能な限り顔面神経機能の障害を避けながら最大限の摘出を目指します。
一方小型であれば、ガンマナイフなどの定位放射線治療も有効な治療で、手術で大半を摘出し、残存部を定位放射線治療で治療するといった複合治療も行われることもあります。
手術では、頭蓋底技術を頻用することが多く、頭蓋底、脳深部手術に長けた施設で受けることが望ましい、といえます。
当科は国内有数の治療実績を持つ施設です。他院からのご紹介も随時受けつけております。当科専門医に是非ご相談ください。
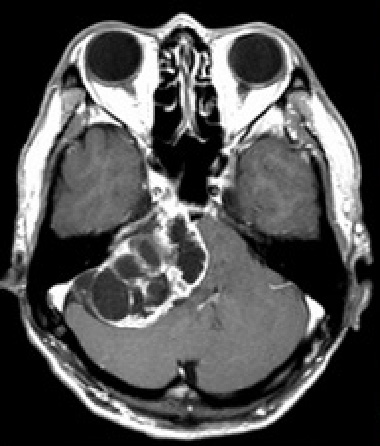
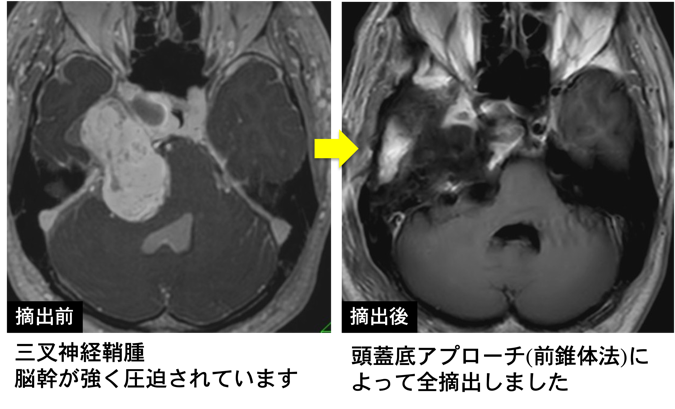
【三叉神経鞘腫】(Fig.2B)
三叉神経鞘腫は、第V脳神経(三叉神経)に発生する良性腫瘍で、聴神経腫瘍(前庭神経鞘腫)についで、できる神経鞘腫です。全頭蓋内腫瘍の約0.2〜0.4%と稀です。30〜60歳代に好発します。小脳橋角部に発生しますが、中頭蓋窩から後頭蓋窩、眼窩などへ進展することがあります。
主な症状は顔面のしびれや痛み、咀嚼筋の筋力低下、複視、聴力障害、めまいなどで、腫瘍の位置や大きさによって異なります。
MRIではT2高信号、ガドリニウム造影で増強効果を示し、CTで骨の菲薄化がみられることがあります。
治療: 腫瘍の大きさ、症状、患者の全身状態により決定されます。無症候性や高齢者では経過観察も選択されますが、進行例では治療が必要となります。
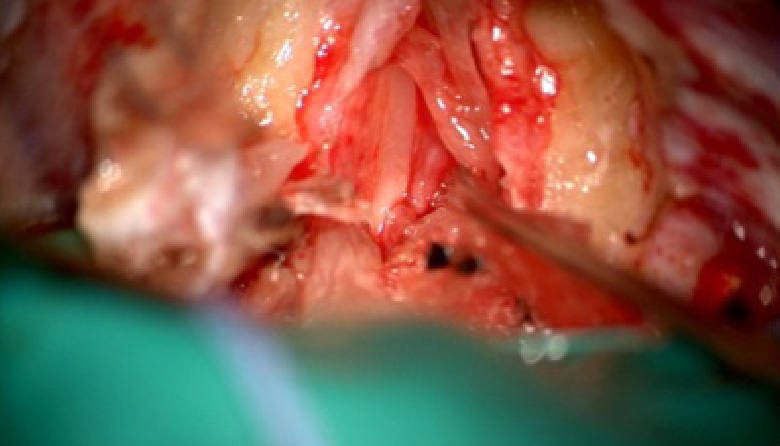
治療する場合は外科的摘出が基本です。アプローチは腫瘍の位置に応じて前錐体法や外側後頭下などで行います。全摘出が理想ですが、神経と血管との位置関係から部分摘出にとどめることもある。
残存腫瘍、小型病変には定位放射線治療(ガンマナイフ、サイバーナイフなど)も有効で、高い腫瘍制御率が報告されています。
三叉神経鞘腫の手術では、頭蓋底技術を頻用します。頭蓋底、脳深部手術に長けた施設で受けることが望ましい、といえます。
当科は国内有数の治療実績を持つ施設です。他院からのご紹介も随時受けつけております。当科専門医に是非ご相談ください。
Fig.2B
海綿状血管奇形(血管腫)
従来は海綿状血管腫と呼ばれていましたが、病理学的には古い血腫と拡張した洞様血管の集簇で腫瘍ではなく、血管奇形の一種です。しかし、出血を繰り返し病変が増大することがあり、治療方針としては良性腫瘍に準じて治療すします。
最近は脳ドックで見つかることが多く、ほとんどの場合は無症状です。無症候の場合、経過観察が基本的な治療方針です。
しかし、繰り返し出血する場合、病変により脳や神経が圧迫される場合、てんかんを引き起こす場合には手術による摘出を考慮します。
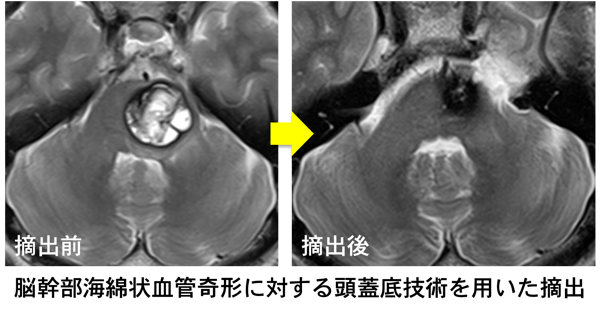
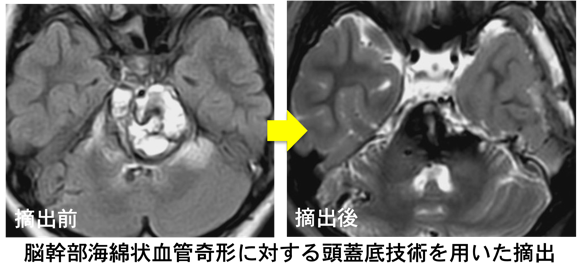
多くは大脳にできますが、脳幹部にできる海綿状血管奇形もまれではありません。
とくに脳幹部のものは再出血率が他部位の約30倍と高く、他部位に比べて予後不良とされています。部位や大きさによっては手術リスクが高いものが多く、その治療方針は慎重に検討する必要があります。脳幹部海綿状血管奇形は、脳深部・頭蓋底手術に長けた施設で行う必要があります。
また、てんかんを頻発する場合は、単純な摘出にとどまらない可能性がありてんかん外科専門医のいる施設で治療するのが望ましいといえます。
当科は脳深部・頭蓋底外科に長けており、またてんかん外科治療もてんかん外科専門医が積極的におこなっております。当科専門医に是非ご相談ください。
Fig.3
松果体部腫瘍
松果体とは脳の深部(中脳背側のやや上方)の小さな円錐形の器官で、メラトニンというホルモンを産生しています。光の調節や睡眠リズムの調整などを行っています。
この松果体自体からできる腫瘍(松果体腫瘍)と松果体近傍にできる腫瘍をあわせて松果体部腫瘍と呼んでいます。
- 松果体腫瘍:
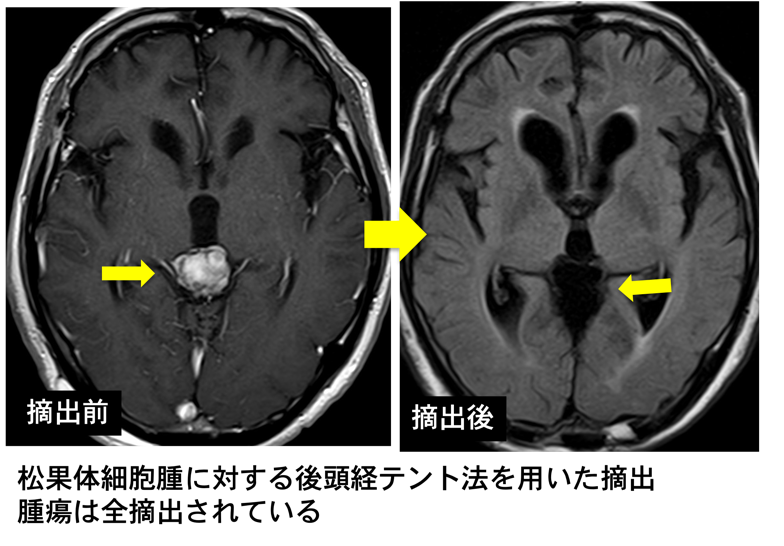
- 胚細胞腫、胚細胞腫瘍、松果体実質腫瘍 (Fig.4A)
- 松果体近傍腫瘍:
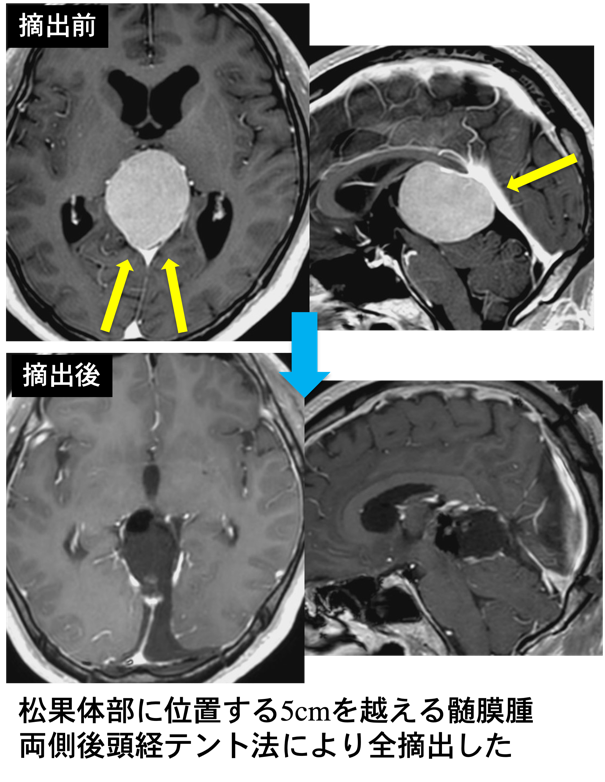
- グリオーマ、髄膜腫 (Fig.4B) 、類皮嚢腫など
松果体腫瘍の多くは、摘出後あるいは診断確定後、化学療法・放射線治療を必要とします。 松果体腫瘍のうち、松果体細胞腫や胚細胞腫瘍の一部(成熟奇形腫)では手術による摘出が第一選択になります。
松果体近傍腫瘍(グリオーマ、髄膜腫、類皮嚢腫)の治療は手術による摘出が第一選択となります。
【松果体部腫瘍の症状】
小さいものは無症候で発見されることも多くあります。一方で小さくても、髄液の流れを閉鎖することで、水頭症が発症し、頭痛、嘔吐、意識障害を来すことがあります。
腫瘍が中脳背側を圧排してくると、ものが2重にみえる(複視)、目のピントが合わない、難聴などが生じてきます。
- 1) 内視鏡手術:松果体腫瘍の多くは手術だけでは治癒できず、化学療法(抗がん剤など)、放射線治療が必要な場合が多いです。そのため確定診断が重要です。小型腫瘍や生検術では低侵襲な内視鏡手術が可能です。脳室を経由して行ったり、テントを介して内視鏡でアプローチします。
- 2) 開頭手術:松果体腫瘍のうち、松果体細胞腫や胚細胞腫瘍の一部(成熟奇形腫)では開頭手術による摘出が第一選択になります。松果体近傍腫瘍(グリオーマ、髄膜腫、類皮嚢腫)の多くも開頭手術による摘出が第一選択となります。 小型のものは小開頭で内視鏡手術が可能な場合があります。 開頭手術では、後頭経テント法 (OTA: occipital transtentorial approach)や小脳上面テント下面法 (supracerebellar infratentorial approach)という松果体や中脳背側の脳深部にアクセスするアプローチを使用します。当大学のように脳深部アプローチに長けた施設での手術が望ましいといえます。
- 3) 放射線治療・化学療法:松果体腫瘍(胚細胞腫や胚細胞腫瘍、松果体実質腫瘍)の多くは、手術とともに、化学療法、放射線治療を行います。どの薬剤を選択するかは、腫瘍の組織型によって決定されます。通常は複数の薬剤を使用し、複数回のサイクルで行います。
松果体部腫瘍は腫瘍により様々な治療があり、また手術も脳の最も深いところの手術となります。高い専門性と熟練を要する摘出技術を要します。他院からご紹介も随時受けつけております。当科専門医にご相談ください。
Fig.4